Consecuencias Psicoemocionales del Covid con Elena Guerrero, Psicóloga Integrativa
/en 60 segundos, Complementos, MedicinaIntegrativa /por Salud Integrativa¿Elena, qué consecuencias psicoemocionales estamos viviendo con el covid-19?
Nunca en nuestra generación se ha vivido una situación de alarma y estrés como ha sido la pandemia y el confinamiento.
La pandemia se ha vivido por algunas personas como un estado de estrés y por otras como un desastre o un trauma, pero también como nuevas posibilidades de reinventarse.
La diferencia en la forma de afrontarlo depende en parte, de la estabilidad y seguridad de cada persona. Es decir, del colchón económico, de su solidez a nivel psíquico, afectivo y relacional.
Muchos autónomos se han enfrentado al cierre de sus negocios o al descenso sustancial de sus ingresos, a la ruina y a la catástrofe económica. Muchos adolescentes lo han vivido como un robo de su libertad, los jóvenes con la sensación de que no hay futuro y muchos se han puesto rápidamente las pilas para buscar nuevos caminos. Los adultos con angustia y desolación, Las personas mayores lo han vivido con indefensión aumentado este sentimiento en soledad.
 En general se ha vivido con mucho miedo/pánico a estar contagiado, al sufrimiento que suponía la enfermedad, y la muerte, con rabia, incertidumbre, indignación, resignación y con la sensación de no poder controlar o dirigir la propia vida. Qué va a pasar?, que vamos a hacer?, cómo vamos a salir de aquí?, “es como si viviéramos una película de ciencia ficción” han sido algunas de las preguntas ante la incertidumbre.
En general se ha vivido con mucho miedo/pánico a estar contagiado, al sufrimiento que suponía la enfermedad, y la muerte, con rabia, incertidumbre, indignación, resignación y con la sensación de no poder controlar o dirigir la propia vida. Qué va a pasar?, que vamos a hacer?, cómo vamos a salir de aquí?, “es como si viviéramos una película de ciencia ficción” han sido algunas de las preguntas ante la incertidumbre.
¿Qué ocurre cuando nos encontramos ante una situación continuada de estrés?
Cuando nos encontramos ante una situación de trauma o de estrés continuado nuestro sistema nervioso autónomo simpático se pone en funcionamiento y comenzamos a producir una hormona que se llama cortisol. En pequeñas dosis esta hormona puede ser positiva, porque nos ayuda a evitar un peligro o a cumplir con nuestros propósitos. Pero en dosis masivas, como ocurre en el estrés, nos volvemos irritables, de mal humor, intransigentes, angustiados y olvidadizos.
Habitualmente producimos esta hormona durante el día para tener motivación, estar despiertos, relacionarnos. A medida que cae la noche esta hormona reduce su producción y comienza la producción de melatonina, otra hormona, que nos ayuda a relajarnos y descansar. Por lo tanto, necesitamos que estas dos hormonas se alternen, una durante el día, el cortisol, y la melatonina durante la noche. Si mantenemos este equilibrio conseguiremos estar despiertos durante el día y dormir durante la noche. En situaciones de estrés este equilibrio se rompe, produciendo una de las grandes alteraciones de esta pandemia, el insomnio y el cansancio durante el día.
¿Cómo han sido las primeras reacciones ante la pandemia y el confinamiento?
Cuando nos encontramos en situación de alarma el ser humano suele tener varias reacciones.
La primera de estas reacciones es la lucha o huida, reacción fisiológica automática desencadenada por la liberación de hormonas que preparan el cuerpo para afrontar la situación amenazante o para escapar de ella. Así, el miedo cuando se desencadenó la pandemia nos llevó a correr y a prepararnos. No sabíamos si estábamos en estado de guerra contra el virus, o era una situación pasajera, pero por si acaso, llenamos la nevera de víveres. Nos sobresaturamos de información. Organizamos nuestros horarios para estar ocupados con rutinas nuevas, aumentamos el ejercicio, controlamos la dieta con la finalidad de mantenernos sólidos/as.
En cuanto a la reacción de huida ¿salir corriendo?, en este caso no era posible, teníamos que quedarnos en casa, protegidos, de modo que muchas personas recurrieron al mecanismo de defensa de la negación. “Esto no puede estar ocurriendo”, “es una broma de los estados, de los poderosos”, “nos engañan” “todo es una mentira”. En esta reacción es muy probable desarrollar la desconfianza.
Otra reacción que aparece en periodos de gran estrés ante la alarma es el bloqueo. Cuando el estrés es altísimo, nos quedamos congelados, y a la larga disociados. “No quiero saber nada de lo que está pasando”. Vivo como si no pasara nada.
La situación de incertidumbre nos l levó afortunadamente, gracias a la sensibilización social, a cooperar, contribuir y proporcionar apoyos. El colegio de psicólogos puso en marcha un teléfono gratuito de ayuda psicológica, también surgieron varias plataformas gratuitas para orientar, acompañar. Mantenernos en relación, colaborar, es una de las mejores maneras para sobrevivir en tiempos de incertidumbre, ya que cuando nos sentimos vinculados/as, queridos/as, cuando recibimos palabras de aliento, producimos otra hormona, la oxitocina, la cual disminuye la actividad del sistema nervioso simpático, induciendo bienestar, relajación, confianza y una óptima homeostasis del organismo.
 Las personas necesitamos relacionarnos, comunicarnos con los / as demás , y este acontecimiento nos obligaba al aislamiento.
Las personas necesitamos relacionarnos, comunicarnos con los / as demás , y este acontecimiento nos obligaba al aislamiento.
La especie humana no evoluciono porque fuera la más fuerte, ni siquiera la mas inteligente, sino porque nos podemos ayudar. Podemos colaborar y construir juntos. No sobrevivimos siendo individualistas sino siendo sociales.
¿Qué emociones ha desencadenado principalmente la pandemia?
Las consecuencias del estrés continuado que supuso la pandemia y por lo tanto de una continua activación de las hormonas del estrés (adrenalina, noradrenalina y cortisol), fueron la angustia, el miedo, la tristeza, la rabia, la irritación, el insomnio, desorientación, pánico a la muerte, pensamiento obsesivos y paranoides, hipocondría, abuso de alimentos, alcohol, etc.
Estas emociones nos invadieron sin estar preparados, y todos los fantasmas que estaban escondidos debajo de la alfombra y que manteníamos a raya con el trabajo, el movimiento, la actividades varias, en definitiva sin tener tiempo para nosotros, comenzaron a presentarse.
Se nos presentaron sin avisar y nos hizo conscientes de la fragilidad y sensibilidad humana, y el olvido en el que habíamos tenido la salud emocional y mental.
Pero, ¿quienes han sido los más afectados?
Primero las personas que han padecido la enfermedad sobre todo en la primera ola, absolutamente desorientados, desubicados, en soledad. Teniendo fe en el personal sanitario, el cual tenía que luchar no solo contra una infección desconocida, si no que también tenían que contener la explosión emocional de los pacientes y la suya propia.
Los autónomos que perdieron su trabajo o una parte importante de ingresos.
Los jóvenes y adolescentes que el virus les robo tiempo, relaciones, diversión.
Las personas mayores que ya tienen deficiencias sensoriales, enfermedades crónicas, algunos deterioro cognitivo, y que con su mayor dependencia, son especialmente vulnerables, si añadimos, la pérdida de familiares, de amigos, la distancia y la soledad. Se encontraron con una bomba de relojería emocional.
Recordar que en España unos 5 millones de personas viven solas y unas 850.000 superan los 80 años.
Las personas que han perdido de forma inesperada a sus familiares, y que no han podido prepararse ni poder realizar los rituales funerarios de despedida, quedándose muchas de ellas en un estado de conmoción y trauma.
La pérdida de un ser querido produce un gran impacto, a nivel emocional, mental y físico, procesarla supone transitar cada uno como puede, por un proceso de duelo caracterizado por una serie de etapas.
¿Podrías hablarnos de las etapas del duelo?
-Etapa de negación.
Esa negación puede inicialmente amortiguar el golpe de la muerte de un ser querido y aplazar parte del dolor, pero esta etapa no puede ser indefinida porque en algún momento chocará con la realidad.
-Etapa de ira.
En esta fase son característicos los sentimientos de rabia y resentimiento, así como la búsqueda de responsables o culpables. La ira aparece ante la frustración de que la muerte es irreversible, de que no hay solución posible, y la rabia se proyecta hacia el entorno, incluidas otras personas allegadas.
-Etapa de la negociación
En esta fase las personas fantasean con la idea de que se puede revertir o cambiar el hecho de la muerte. Es común preguntarse ¿qué habría pasado
si…? o pensar en estrategias que habrían evitado el resultado final, como ¿y si hubiera hecho esto o lo otro?
– Etapa de la depresión
La tristeza profunda y la sensación de vacío son características de esta fase. Surgen un conjunto de emociones vinculadas a la tristeza naturales ante la pérdida de un ser querido. Algunas personas pueden sentir que no tienen incentivos para continuar viviendo en su día a día sin la persona que murió y pueden aislarse de su entorno.
-Etapa de la aceptación
Una vez aceptada la pérdida, las personas en duelo aprenden a convivir con su dolor emocional en un mundo en el que ser querido ya no está. Con el tiempo recuperan su capacidad de experimentar alegría y placer.
Aunque en opinión de los especialistas en la materia, las personas no pasan necesariamente por todas estas etapas ni en ese orden específico, así que el duelo se puede manifestar de distintas manera y en momentos diferentes para cada persona.
 En definitiva, en esta pandemia y confinamiento hemos sentido, las reacciones típicas del estrés
En definitiva, en esta pandemia y confinamiento hemos sentido, las reacciones típicas del estrés
postraumático: temor, desesperanza, desconfianza, horror intenso, malestar psicológico, dificultades con el sueño etc. Además hemos perdido algo fundamental para el ser humano, el contacto y sobre todo el contacto físico, los besos, los abrazos, y con ello los efectos positivos que éstos tienen en el organismo. El contacto físico incrementa la confianza, reduce los sentimientos de enfado, fortalece el sistema inmune, disminuye la tensión arterial y producen relajación muscular, todo ello mediado por la más simpática de nuestras hormonas, la oxitocina.
Mas de todo se puede salir, porque todas las personas tenemos capacidades y recursos internos y externos para asumir las dificultades y sobreponernos a ellas, para lo cual es muy importante conocernos, identificar nuestros puntos más débiles ya sean físicos, emocionales o relaciónales, y trabajarlos para superarnos. En este sentido, la pandemia también ha supuesto para muchas personas una ocasión de conocerse mejor, de tener tiempo para sí mismas y para los suyos, para desarrollar la creatividad…etc.
¿Cómo lo podemos hacer?
Realizar actividad física.
Llevar una alimentación equilibrada.
Practicar la relajación, y la respiración profunda en momentos de ansiedad.
Aprender a liberar las emociones de una manera constructiva.
Tener una actitud resiliente.
Relacionarse de modo amable con los/as demás.
Oxigenarse en la naturaleza.
Dormir lo suficiente, etc a fin de disminuir el
El uso si es necesario de algunos suplementos.
¿Y si nos fallan las fuerzas y no tenemos recursos para gestionar nuestras emociones?
Pues, si en un momento determinado nos sentimos sobrepasados/as física y emocionalmente, y nos cuesta lidiar con las dificultades, es bueno que pidamos apoyo, o que consultemos a un profesional que nos ayude a regularnos, ya que nuestro imperativo biológico es cooperar, interactuar, corregularnos, conectar con otros seres humanos.
Hay una cita maravillosa de un biólogo evolutivo, Theodosius Dobzhansky, que nos dice: «El más apto puede ser también el más amable, porque la supervivencia a menudo requiere ayuda mutua y cooperación».
Autora: Elena Guerrero – Redacción Salud Integrativa
Espacio patrocinado por:
Recuerda consultar SIEMPRE a tu médico integrativo.








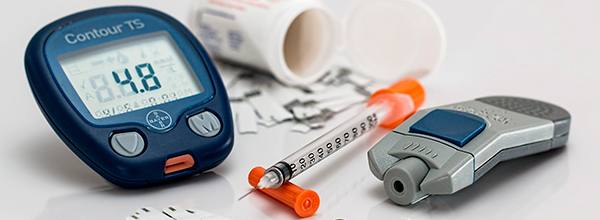
 mantener nuestro metabolismo (una serie de reacciones que transforman los nutrientes (proteínas, carbohidratos y grasas) en energía para realizar nuestras funciones vitales y poder sobrevivir).
mantener nuestro metabolismo (una serie de reacciones que transforman los nutrientes (proteínas, carbohidratos y grasas) en energía para realizar nuestras funciones vitales y poder sobrevivir). Si consumimos en exceso H. de C. con alta carga glucémica (pan, harina, pasta, arroz blanco, patata, azúcar, dulces…), los niveles de glucosa aumentan rápidamente en sangre, el páncreas secreta insulina que provoca hipoglucemia (disminuye la glucosa), que desencadena hambre y la necesidad de comer de nuevo…esto nos llevará a un aumento “constante” de insulina en sangre: hiperinsulinismo que conduce a la resistencia a la insulina.
Si consumimos en exceso H. de C. con alta carga glucémica (pan, harina, pasta, arroz blanco, patata, azúcar, dulces…), los niveles de glucosa aumentan rápidamente en sangre, el páncreas secreta insulina que provoca hipoglucemia (disminuye la glucosa), que desencadena hambre y la necesidad de comer de nuevo…esto nos llevará a un aumento “constante” de insulina en sangre: hiperinsulinismo que conduce a la resistencia a la insulina.
 -Evitar el sedentarismo, el ejercicio es fundamental para perder calorías, prevenir la osteoporosis, aumentar la masa muscular…
-Evitar el sedentarismo, el ejercicio es fundamental para perder calorías, prevenir la osteoporosis, aumentar la masa muscular…































 En los miembros inferiores tenemos unas venas superficiales: Safena interna, que va desde el tobillo hasta la ingle para unirse a la V. femoral. Y Safena externa desde el tobillo por la parte externa de la pierna hasta la parte trasera de la rodilla para unirse al sistema venoso profundo.
En los miembros inferiores tenemos unas venas superficiales: Safena interna, que va desde el tobillo hasta la ingle para unirse a la V. femoral. Y Safena externa desde el tobillo por la parte externa de la pierna hasta la parte trasera de la rodilla para unirse al sistema venoso profundo.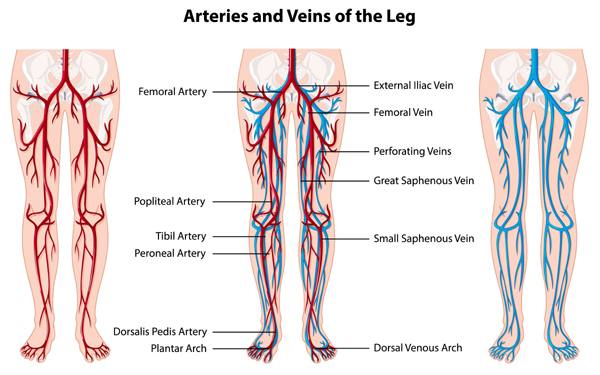
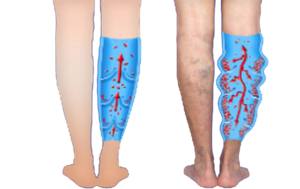
 Por otra parte los estrógenos aumentan la retención de líquidos pero previenen de los accidentes vasculares por el efecto vasodilatador sobre las arterias. Sin embargo aunque los estrógenos naturales tiene un efecto protector sobre la circulación arterial , la administración de los estrógenos por vía oral, según los estudios sobre los efectos adversos de los mismos, presentan un inconveniente ya que aumentan el riesgo de tromboembolismos
Por otra parte los estrógenos aumentan la retención de líquidos pero previenen de los accidentes vasculares por el efecto vasodilatador sobre las arterias. Sin embargo aunque los estrógenos naturales tiene un efecto protector sobre la circulación arterial , la administración de los estrógenos por vía oral, según los estudios sobre los efectos adversos de los mismos, presentan un inconveniente ya que aumentan el riesgo de tromboembolismos bicicleta…..
bicicleta….. importante de las válvulas venosas, con importante insuficiencia venosa profunda . En cuyo caso existe riesgo de complicaciones, como ulceraciones, trombosis y hemorragias.
importante de las válvulas venosas, con importante insuficiencia venosa profunda . En cuyo caso existe riesgo de complicaciones, como ulceraciones, trombosis y hemorragias.


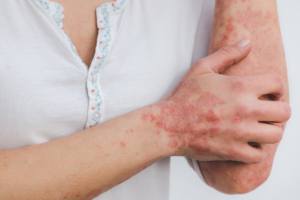 Respuesta. No lo es, consiste en una reacción del organismo ante cualquier evento que demande una respuesta defensiva, sea cual sea el agente agresor, bacteria , hongo , virus , alérgeno, un trauma, una cirugía, etc. Disponemos de un sistema inmune que acude a la zona dañada para reparar la lesión y es algo que no pasa inadvertido ya que va a haber hinchazón y edema, calor , dolor, se conoce como inflamación aguda, fruto de la inmunidad innata. La segunda ola defensiva la protagonizan los linfocitos T en el contexto de la inmunidad adaptativa, se liberan múltiples citokinas , mediadores de los procesos inflamatorios. Del conocimiento de estos se deriva el uso de los antiinflamatorios, de los inmunosupresores cuyo uso está plenamente justificado cuando la gravedad lo requiera.
Respuesta. No lo es, consiste en una reacción del organismo ante cualquier evento que demande una respuesta defensiva, sea cual sea el agente agresor, bacteria , hongo , virus , alérgeno, un trauma, una cirugía, etc. Disponemos de un sistema inmune que acude a la zona dañada para reparar la lesión y es algo que no pasa inadvertido ya que va a haber hinchazón y edema, calor , dolor, se conoce como inflamación aguda, fruto de la inmunidad innata. La segunda ola defensiva la protagonizan los linfocitos T en el contexto de la inmunidad adaptativa, se liberan múltiples citokinas , mediadores de los procesos inflamatorios. Del conocimiento de estos se deriva el uso de los antiinflamatorios, de los inmunosupresores cuyo uso está plenamente justificado cuando la gravedad lo requiera.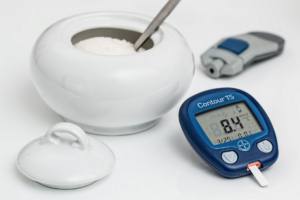 glicando proteínas fundamentales como la elastina y el colágeno, envejeciendo piel, articulaciones. Una de las proteínas que se afecta es la hemoglobina, que resulta ser indicador del descontrol dietético de un diabético. Y sin olvidar la MEC donde bañan todas nuestras células, importantísima para los recambios celulares que con sucesivas glicaciones se va solidificando, se vuelve rígida.
glicando proteínas fundamentales como la elastina y el colágeno, envejeciendo piel, articulaciones. Una de las proteínas que se afecta es la hemoglobina, que resulta ser indicador del descontrol dietético de un diabético. Y sin olvidar la MEC donde bañan todas nuestras células, importantísima para los recambios celulares que con sucesivas glicaciones se va solidificando, se vuelve rígida. nuestras bacterias amigas para que éstas por pura simbiosis nos nutra los coloncitos , nos aporte moco para defendernos de los patógenos y así evitar motivos de inflamación. Una dieta equilibrada que aporte los tres principios, vitaminas y minerales, evitando los azúcares simples y prefiriendo los azúcares complejos. Una dieta rica en grasas saludables y esto es de mayor importancia, si cabe. El papel de la grasa hoy en día está muy estudiado y demostrado, se conoce el papel de los aceites poliinsaturados W6 y W3. Su metabolismo da lugar a moléculas muy interesantes, los eicosanoides, son superhormonas. Para resumir W6 da lugar a antiinflamatorias pero tambien a proinflamatorios, mientras que las de W3 son antiinflamatorias naturales además de disminuir la agregación plaquetaria (trombos), disminuir la proliferación celular. Aportan neuroprotectinas, que como su nombre indica, son esenciales para el cerebro y la visión. Saber también que la insulina impide la acción de la enzima que se encarga de desaturar.
nuestras bacterias amigas para que éstas por pura simbiosis nos nutra los coloncitos , nos aporte moco para defendernos de los patógenos y así evitar motivos de inflamación. Una dieta equilibrada que aporte los tres principios, vitaminas y minerales, evitando los azúcares simples y prefiriendo los azúcares complejos. Una dieta rica en grasas saludables y esto es de mayor importancia, si cabe. El papel de la grasa hoy en día está muy estudiado y demostrado, se conoce el papel de los aceites poliinsaturados W6 y W3. Su metabolismo da lugar a moléculas muy interesantes, los eicosanoides, son superhormonas. Para resumir W6 da lugar a antiinflamatorias pero tambien a proinflamatorios, mientras que las de W3 son antiinflamatorias naturales además de disminuir la agregación plaquetaria (trombos), disminuir la proliferación celular. Aportan neuroprotectinas, que como su nombre indica, son esenciales para el cerebro y la visión. Saber también que la insulina impide la acción de la enzima que se encarga de desaturar.